胃痛、胃酸倒流或消化不良是不少香港人的常見毛病,若症狀持續,醫生通常會建議進行照胃鏡檢查,以找出潛在的腸胃疾病甚至胃癌風險。到底照胃鏡過程是怎樣的?會不會很痛?無痛胃鏡又是甚麼?
什麼是胃鏡檢查(上消化道內視鏡)?
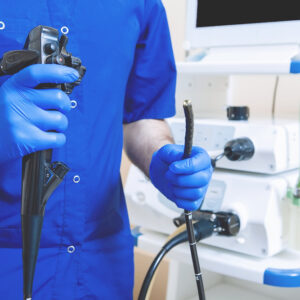
胃鏡檢查的正式醫學名稱為「上消化道內視鏡檢查」(OGD),是一項利用配備鏡頭的柔軟導管,從口腔進入以觀察消化道內部狀況的檢查。這項技術是目前診斷上消化道疾病的黃金標準,具備極高的準確度。
胃鏡的檢查範圍主要涵蓋食道、胃部以及十二指腸。在檢查過程中,醫生除了能透過螢幕清晰觀察黏膜有否發炎、潰瘍或腫瘤外,更有需要時可即時透過內視鏡進行活組織檢查(切片化驗)及瘜肉切除,達到「檢查與治療並行」的目的。
為什麼需要照胃鏡?(適應症與高危一族)
根據香港癌症資料統計中心的最新數據,胃癌是本港第6大常見及致命癌症,每年有超過1,200宗新症。由於早期胃癌病徵不明顯,及早進行胃鏡檢查是預防及提升治癒率的關鍵。
如果你的身體出現以下「紅色警號」,應立即求醫並考慮接受胃鏡檢查:
- 長期胃痛或胃灼熱
- 大便呈黑色或有吐血情況(上消化道出血的徵兆)
- 不明原因的體重持續下降
- 吞嚥困難或感到痛楚
- 經常噁心或頻繁嘔吐
此外,以下高危群組亦建議定期諮詢醫生,評估是否需要照胃鏡:
- 年過40歲人士
- 直系親屬有胃癌家族史
- 曾感染幽門螺旋桿菌
- 長期吸煙或過量飲酒
- 經常進食高鹽、醃製或加工肉類
照胃鏡可診斷出哪些常見腸胃疾病?
照胃鏡能夠直接且清晰地檢視消化道內壁,比起一般體外掃描更能準確診斷出各種上消化道病變,及早防患未然。
透過胃鏡檢查,醫生最常診斷出以下幾種腸胃疾病:
- 胃炎及胃潰瘍: 胃黏膜發炎或受損,嚴重者會導致出血或穿孔。
- 十二指腸潰瘍: 症狀與胃潰瘍相似,主要表現為飢餓時腹痛。
- 胃瘜肉: 胃壁上長出的異常組織,大部分為良性,但部分有惡化成癌的風險。
- 胃食道逆流 (GERD): 即俗稱的「胃酸倒流」,可觀察食道下端是否有發炎或因長期受損而出現的細胞病變。
- 幽門螺旋桿菌感染及胃癌: 可透過活組織切片,準確檢驗是否感染幽門螺旋桿菌(胃癌主要元兇之一),並能及早發現早期胃部惡性腫瘤。
照胃鏡會痛嗎?3種麻醉方式與無痛胃鏡比較
許多人對照胃鏡的最大顧慮是「怕痛」和「怕辛苦」。其實現時的醫療技術已非常成熟,大部分人會選擇靜脈鎮靜劑或監測麻醉(即「無痛胃鏡」),整個過程幾乎沒有痛楚。
目前本港醫院及日間醫療中心主要提供以下3種麻醉方式:
- 局部麻醉噴霧: 在喉嚨噴上麻醉藥,病人全程清醒,會感到內視鏡進入喉嚨的異物感及輕微作嘔,適合不宜接受全身麻醉的人士。
- 靜脈注射鎮靜劑: 注射適量鎮靜及止痛藥物,病人處於半清醒或淺睡狀態,大幅減低緊張感與痛楚。
- 監測麻醉 (MAC): 由專科麻醉科醫生主理,透過靜脈注射讓病人進入深層睡眠,即市面上常稱的「無痛胃鏡」。病人完全不會感受到檢查過程,一覺醒來檢查已經完成。
|
比較項目 |
局部麻醉噴霧 |
靜脈注射鎮靜劑 |
監測麻醉 (MAC) / 無痛胃鏡
|
|
痛楚與不適感 |
較明顯(有異物感、容易作嘔) |
輕微 |
完全無痛及無不適感 |
|
清醒狀態 |
全程清醒 |
半清醒 / 淺睡 |
完全沉睡 |
|
負責醫生 |
主診腸胃科醫生 |
主診腸胃科醫生 |
麻醉科專科醫生負責監測 |
|
風險及副作用 |
極低(喉嚨短暫麻痺感) |
藥力過後可能感到輕微暈眩 |
麻醉風險較高,需由專科醫生精確控制劑量 |
|
費用預算 |
最便宜 |
中等 |
較高(需額外支付麻醉科醫生費) |
照胃鏡 vs 其他胃部檢查:有何分別?
除了照胃鏡,市面上亦有其他檢查胃部的方法。不過,胃鏡是唯一能夠即時進行活組織化驗及治療的「黃金標準」,準確度最高。
以下是胃鏡與其他常見替代檢查的優劣對比:
|
檢查方法 |
原理及特色 |
缺點或局限
|
|
照胃鏡 (OGD) |
利用內視鏡直接觀察消化道內壁,可即時切除瘜肉及抽組織化驗 |
屬入侵性檢查,需麻醉或鎮靜,事前需空腹 |
|
胃部X光 / 吞鋇餐 |
飲用顯影劑後進行X光拍攝,觀察消化道輪廓 |
無法抽取組織化驗,難以發現早期微小病變,如有異常仍需照胃鏡確認 |
|
幽門螺旋桿菌吹氣測試 |
透過吹氣分析碳同位素,精準檢測是否感染該細菌 |
只能檢查細菌感染,無法得知是否有潰瘍、瘜肉或腫瘤 |
|
腹部超聲波 |
利用超聲波掃描腹部器官(如肝、膽、脾、胰) |
胃部含有大量氣體,超聲波難以穿透,無法看清胃黏膜內部狀況 |
照胃鏡前後準備與流程注意事項
照胃鏡的過程其實相當迅速,大約只需10至15分鐘即可完成。為了確保檢查安全及準確,患者必須嚴格遵守事前空腹及停藥指示。
檢查前準備
- 禁食要求: 檢查前最少6小時必須完全禁食(包括清水),以確保胃內沒有食物殘渣影響視野,並減低檢查時嘔吐導致吸入性肺炎的風險。
- 停用特定藥物: 如正在服用抗凝血藥(薄血藥)、糖尿病藥物或部分特定胃藥,必須及早通知醫生。醫生會指示需停藥的日數及劑量安排。
- 移除異物: 檢查前需脫下假牙、眼鏡、隱形眼鏡及金屬飾物。
檢查過程
- 醫護人員會為患者噴灑喉部麻醉藥,或由醫生注射鎮靜劑 / 監測麻醉。
- 患者會咬著一個特製的塑膠牙墊,以保護牙齒及內視鏡。
- 醫生會將內視鏡經口部緩緩放入食道、胃及十二指腸進行仔細檢查,如有需要會即時抽取組織。
檢查後護理
- 恢復飲食: 檢查後喉部麻醉藥效約需1小時才減退。在確認沒有吞嚥困難或嗆咳前,切勿進食或飲水;藥效退後可先嘗試喝少許清水,無不適再進食容易消化的食物。
- 交通安排: 若接受了鎮靜劑或監測麻醉,藥力會令注意力短暫下降。檢查後24小時內不可自行駕駛、操作重型機械或簽署重要法律文件,且離開時必須由一名成年人陪同。
2026年照胃鏡價錢參考與預約途徑
目前在香港照胃鏡,可選擇公立醫院、私家醫院或日間內視鏡中心。由於公立醫院專科門診輪候時間極長(非緊急個案隨時需輪候一至兩年),越來越多市民傾向選擇收費透明、預約快捷的私營日間中心。
以下為2026年市場收費參考:
- 公立醫院: 符合資格人士首次專科門診$135,其後每次$80;住院每日$100。收費最便宜但排期最久。
- 私家醫院: 收費約HK$8,000至HK$15,000以上。視乎住院日數、房型及是否需要進行複雜切除手術,並可能分開收取醫生費、手術室費及化驗費。
- 日間內視鏡中心: 套餐收費約HK$4,900至HK$10,500不等。日間中心最大優勢是無需住院、即日可出院,套餐通常已包括醫生費、鎮靜劑麻醉及基本檢查費用。
(註:實際收費會因應個別診所定價、瘜肉數量及化驗項目而有所浮動,建議預約前向相關醫療機構查詢最新報價。)
照胃鏡保險包嗎?Bowtie 自願醫保理賠教學
許多人以為一定要「住院」才能索償醫療保險,但其實現時絕大部分的自願醫保計劃,已經全面涵蓋在日間內視鏡中心或診所進行的胃鏡檢查,無需住院亦可獲得理賠。
以Bowtie自願醫保為例,只要該胃鏡檢查是基於醫療需要(Medical Necessity)而進行,即使在日間中心完成,亦屬於「門診手術」保障範圍。
- 減少自付費用: 若配合Bowtie醫健組合,前往指定的醫療網絡進行胃鏡檢查,更可享全數賠償(視乎計劃上限及是否屬網絡醫療機構)。
- 理賠注意事項: 索償金額上限會根據是否有進行「瘜肉切除」或「活組織化驗」而定。因應病情需要進行切除,在保單上通常會歸類為較高複雜度的手術級別,賠償額亦會相應提高。
常見問題
一般情況下,照胃鏡前必須最少空腹6小時,期間不能進食任何固體食物;而在檢查前至少2小時亦應停止飲用清水,確實的禁水時間請遵從主診醫生的具體指示。
由於檢查前喉嚨噴上了局部麻醉藥,為免因吞嚥困難而誤將食物吸入氣管,通常在檢查後需等待約1小時,待喉嚨麻痺感完全消退後,先試飲一小口清水,如沒有嗆咳便可恢復進食清淡及容易消化的食物。
如果你選擇了靜脈注射鎮靜劑或監測麻醉(無痛胃鏡),由於藥力會影響判斷力與反應,檢查後必須由一名成年親友陪同離開。同時,在檢查後24小時內絕不應自行駕駛或操作重型機械。若只使用局部麻醉噴霧,休息後確認無礙則可自行離開。
可以。醫生常會安排在同一次鎮靜劑或監察麻醉下合併進行胃鏡及大腸鏡檢查,這樣不僅能減少女患者兩次禁食與準備的辛苦,合併進行往往亦能節省部分麻醉費及中心設施費用。