甚麼是大腸癌?
大腸癌(英文: Colorectal Cancer)是源自於結腸或直腸內壁的惡性腫瘤。大腸由結腸、直腸和肛門組成,是消化系統的最後部分,負責吸收水分並形成糞便。
大多數大腸癌由小型良性瘜肉開始發展,這些瘜肉在大腸內壁逐漸形成,部分可能在10年或更長時間內慢慢演變成癌症。如不及早發現和治療,癌細胞可侵入附近器官,並通過血液和淋巴系統擴散至身體其他部位,例如肝臟或肺部。
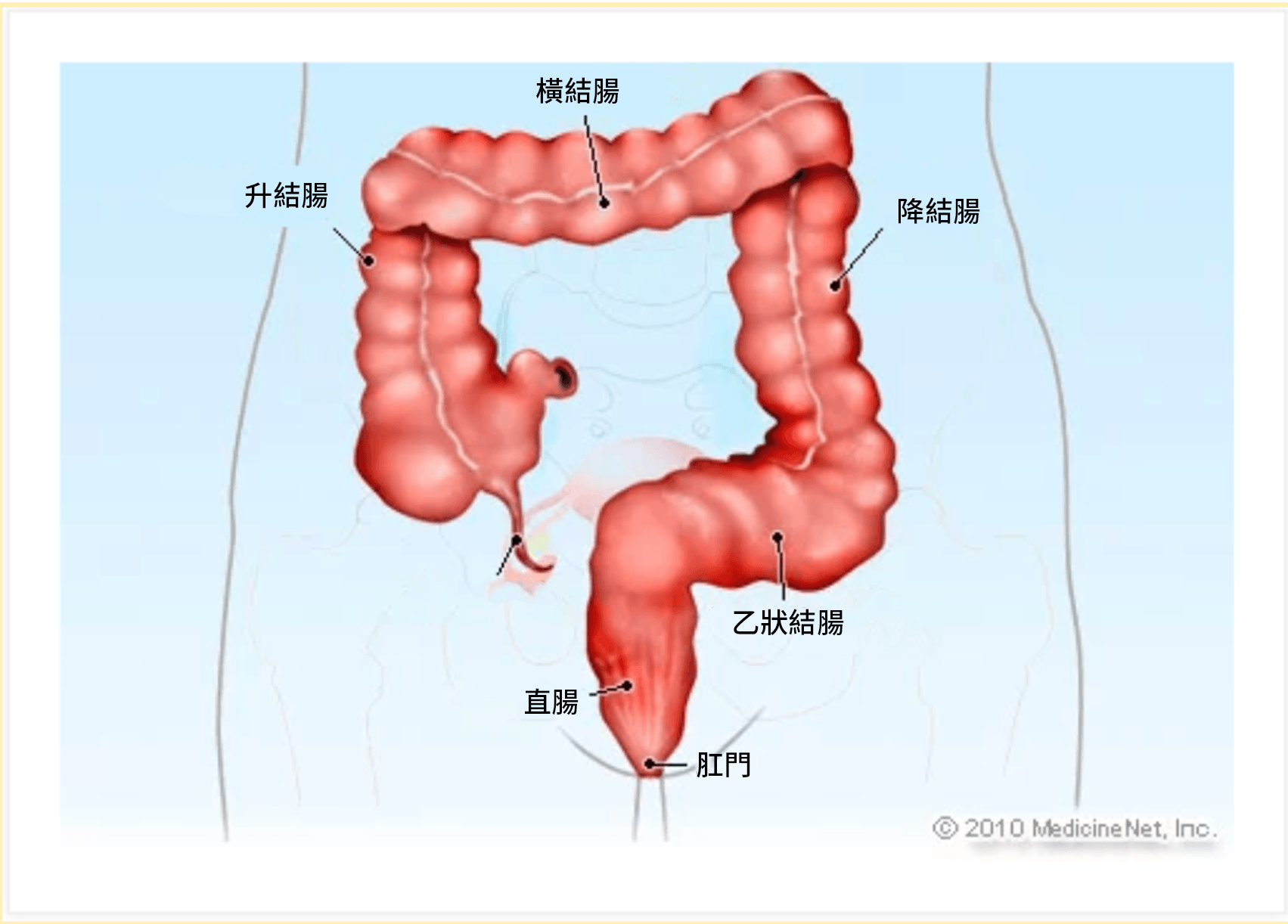
大腸癌在香港普遍嗎?
根據香港癌症資料統計中心2022年的數據,大腸癌是香港第三常見的癌症,僅次於肺癌及乳腺癌。2022年錄得5,190宗新症,佔癌症新症的14.7%。由於近年篩查普及,早期診斷增加,發現個案趨向年輕化,部分病例甚至出現在40歲以下人士。
以下是2022年香港最常見癌症的發病率:
| 癌症種類 | 發病率百分比 |
| 肺癌 | 16.1% |
| 乳腺癌 | 14.7% |
| 大腸癌 | 14.7% |
| 前列腺癌 | 7.8% |
| 肝癌 | 4.6% |
想認識大腸癌?聽下莫樹錦醫生點樣講
View this post on Instagram
有鑑於此,大家對大腸癌不可不知,不可不防!
大腸癌篩查計劃可以有效幫助大家及早發現及醫治這個「都市殺手」。因此,Bowtie 健康資訊團隊整理了這篇文章,幫大家全面認識大腸癌!
大腸癌分期及存活率
大腸癌的治療和預後取決於其分期,普遍採用美國癌症聯合委員會(AJCC)TNM分期系統,將大腸癌劃分為第0至第IV期。根據香港癌症資料統計中心的數據,以下是大腸癌不同分期的五年存活率。
| 分期 | 期數說明 | 香港五年相對存活率(全部) |
| 第0期 | 癌細胞僅限於大腸黏膜,未穿透其他結構(原位癌) | 近100% |
| 第I期 | 癌細胞侷限於大腸黏膜至肌層,無淋巴結轉移 | 95.7% |
| 第II期 | 腫瘤穿透大腸肌壁,但未有淋巴結轉移 | 87.3% |
| 第III期 | 癌細胞已擴散至一個或以上鄰近淋巴結 | 68.7% |
| 第IV期 | 癌細胞已轉移至遠端器官(如肝、肺) | 9.3% |
| 所有期數 | 包括所有分期及未能分期病例 | 57.4%-58.2% |
大腸癌有什麼類型?
- 腺癌(Adenocarcinoma):佔95%以上,由大腸黏膜腺細胞異變形成,是最常見類型。
- 黏液性腺癌:屬於腺癌亞型,瘤體含大量黏液,較一般腺癌預後差。
- 印戒細胞癌:惡性度高、預後一般較差。
- 遺傳型大腸癌:如連氏綜合症(Lynch syndrome)、家族性結直腸瘜肉綜合症(FAP)等,由明確遺傳基因突變導致,發病年齡較早。
- 其他罕見類型:鱗狀細胞癌、腺鱗癌、肉瘤等。
大腸癌有哪些症狀?
大腸癌早期症狀不明顯,隨疾病進展才逐漸加重,常見徵狀包括:
- 持續大便習慣改變,如腹瀉、便秘或兩者交替,持續超過兩週。
- 大便帶血(鮮紅或深色,或混有大量黏液)。
- 大便形狀或粗幼突然改變,如變細、變薄。
- 排便困難、未能排清感,經常有「便意未除」之感。
- 持續腹部不適,如腹痛、腹脹、絞痛。
- 體重無故減輕,並伴長期疲倦或貧血徵狀。
- 有時會因腸道部分梗阻而出現嘔吐、惡心、腸脹等現象
大腸癌的確切成因尚未完全明確,但多項研究指出以下風險因素與其發病密切相關:
年齡:50歲以上人士的患病風險顯著增加,尤其是60歲以上人群。香港衛生署建議50歲以上人士定期接受大腸癌篩查
有家族史與遺傳:家族中有人患過腸癌,尤其是帶有遺傳性的腸病,例如「家族性大腸腺瘜肉病」或「連氏綜合症」,直系家族成員罹患大腸癌的風險便會較高。 如果年齡在45歲以下的父母親或兄弟姊妹得了大腸癌,或者同一家族中有幾個人患有大腸癌,得大腸癌的風險都會增加。
生活方式因素:
- 不健康飲食:長期攝取高脂肪、高熱量、低纖維食物(如紅肉、加工肉類)會增加大腸癌風險。燒烤或油炸食品中的致癌物質也可能損害腸道健康。
- 缺乏運動與肥胖:久坐行為(如長時間看電視或辦公室工作)可使大腸癌風險增加24%-54%。肥胖(尤其是腹部脂肪過多)與大腸癌風險顯著相關,研究顯示可增加30%-66%的患病風險。
- 吸煙與飲酒:吸煙引入的致癌物質可損害腸道細胞,增加癌症風險。過量飲酒(每日超過一瓶啤酒)使男性大腸癌風險提高1.4倍,女性提高1.6倍。
慢性疾病:患有慢性腸炎(如潰瘍性結腸炎或克羅恩病)的人,長期腸道炎症可能增加大腸癌風險
結合上述風險因素,以下人群應特別關注:
- 50歲以上人士
- 有家族史及慢性腸病患者
- 肥胖(BMI≥25)、久坐、吸煙、過量飲酒或高脂肪飲食者風險較高。
- 糖尿病患者:第二型糖尿病患者因代謝問題,腸道異常增生風險增加。
- 男性:香港男性大腸癌發病率(每十萬人87.3宗)高於女性(每十萬人56.7宗),可能與生活習慣或荷爾蒙有關。
- 日常自我警覺:應留意排便習慣是否出現不明原因的改變(如持續腹瀉、便秘、大便帶血或顏色異常),並關注是否有持續腹痛、腹脹、體重不明原因下降等現象。
- 居家大便隱血測試(Fecal Occult Blood Test,FOBT):現時多個健康機構及癌症篩查計劃會建議合資格人士定期進行居家大便隱血測試。如出現陽性結果應安排進一步檢查。
大腸癌有甚麼診斷方法?
常見診斷與篩查方法包括:
- 大便隱血測試(FOBT):偵測糞便中微量血液,協助發現潛在腸道出血情況,適合初步大規模篩查。
- 大腸鏡檢查:目前最準確的大腸癌診斷及篩查方式。可直接觀察腸壁、發現瘜肉或腫瘤,並能即時切除可疑組織送化作診斷。
- 影像檢查:包括電腦斷層掃描(CT)、磁力共振(MRI)、X光及超聲波等,主要用於確定癌腫分期及是否有擴散。
- 血液腫瘤標記測試:如癌胚抗原(CEA)等,輔助偵測癌症但不能單獨用於確診。
- 肛門指檢:醫生以手指觸摸直腸,以檢查有否腫塊或異常。
- 虛擬大腸鏡:虛擬大腸鏡是一種非侵入性檢查,利用電腦掃描技術構成大腸內的影像,能夠檢查大腸內部的瘜肉或腫瘤。若發現有瘜肉或腫瘤,則需要進行大腸鏡切除並作病理檢
大腸癌有哪些治療方法?
外科手術
外科手術是治療早期大腸癌的主要方法,目的是切除腫瘤及其周邊組織。大腸癌手術可採用傳統剖腹或微創手術 (腹腔鏡大腸手術) 進行。一般情況下,醫生會選擇進行微創手術,但遇上癌腫太大等其他情況則會用傳統剖腹手術。近期微創腹腔鏡手術已成為主流,特色是傷口更小、出血量少及康復較快,也減低感染及併發症機會。部分患者需臨時或永久造口以助康復。
化學治療(化療)
化療利用藥物破壞或抑制癌細胞生長,透過抗癌藥物溶入血液運行全身以殺死癌細胞。可於手術前縮小腫瘤或於手術後清除殘餘癌細胞,提升治癒效果。常用藥物包括 Oxaliplatin、5-FU、Leucovorin、Capecitabine及Irinotecan。晚期個案或需多線藥物合併治療。
放射治療
利用高能射線消滅癌細胞,常見於局部或直腸癌個案。部分先進中心會用更精確的技術(如質子束治療)以加強療效並減輕健康組織損傷。放射治療在手術前或手術後都有機會進行,亦有分短程及長程放射治療。進行放射治療時,有機會同步進行化學治療。
標靶治療
標靶治療與化學治療同樣是全身性的治療。不同之處在於標靶治療能針對特定癌細胞生長基因和它們所產生的蛋白,阻斷該種癌細胞生長或修復的功能,令其死亡,所以稱為「標靶治療」。標靶藥物(如抗血管增生藥VEGF與表皮受體生長因子受體抑制劑EGFR)主要針對晚期或轉移性大腸癌,能選擇性攻擊癌細胞而減低對正常細胞傷害。也有蛋白激酶抑制劑與血管生成抑制劑可用於部分患者。
免疫治療及其他創新治療
針對部分適合的個案,醫生會考慮免疫治療(如PD-1/PD-L1抑制劑)提升對癌細胞的免疫反應。若癌細胞擴散至肝臟,亦可用肝動脈灌注泵等創新治療手段延長生存期。
如何預防大腸癌?
- 均衡高纖飲食:每日進食充足蔬菜水果(建議每天最少2份水果及3份蔬菜,約400克),多選擇全穀類、豆類及高纖維食物,有效促進腸道健康。
- 減少紅肉及加工肉類攝取:專家建議盡量避免加工肉品(如香腸、火腿)及紅肉,高脂肪、高糖食物亦需適量。
- 定期適量運動:每星期進行至少150分鐘中等強度體能活動(如急步行),維持健康體重與腰圍(男士腰圍宜少於90厘米,女士少於80厘米)。
- 不吸煙和避免飲酒:吸煙和酒精均與大腸癌高風險相關,戒煙及減酒有助大幅降低風險。
- 定期大腸癌篩查:50至75歲或有家族史的高危人士,應積極與醫生討論篩查建議(如大便隱血測試或大腸鏡檢查),政府現已設有大腸癌篩查計劃。
- 保持正常腸道習慣:避免長期便秘,促進腸道蠕動。
大腸癌常見問題
大腸癌是香港第二大致命癌症。根據衞生署香港健康寶庫資料顯示,在2023年,因大腸癌死亡人數為2,226,佔癌症死亡總數15.2%。男性死亡率(每十萬人38.7)高於女性(22.8)。
多數大腸癌由「腺瘤性瘜肉」演變而來,息肉形成到癌變需5-10年。初期(0期-I期)癌細胞僅限於黏膜或腸壁,症狀不明顯。隨著腫瘤逐漸長大、入侵腸壁和淋巴結(II-III期),病症明顯而惡化速度加快。轉移到遠端器官(IV期)則進展最快、預後差。病情展速度可因基因及風險因素(如家族史、肥胖、飲食、慢性腸炎等)而異。
- 1Elderly Health Service
- 2Hong Kong Cancer Registry
- 3Mayo Clinic
- 4Department of Health
- 5Hong Kong Cancer Fund
- 6Cancer Online Resource Hub